
Töötades nahakliinikus, näen POD ehk perioraalset dermatiiti üpris palju. Samuti olen ka ise antud nahamure käes kannatanud. Mida rohkem selle haiguse kohta uurin, seda põnevamaks ja paeluvamaks see muutub. Perioraalne dermatiit on südamelähedane teema. Selles postituses teen ülevaate haiguse olemusest ja ravist, toetudes teadusuuringutele.
Minu kogemusest – kuidas POD avaldus, milline oli ravi ja kuidas toime tulin, saad lugeda SIIT.
Sisukord
1. MIS ON POD ehk perioraalne dermatiit?
2. KELLEL ESINEB?
3 TEKKEPÕHJUSED ehk etioloogia, soodustavad tegurid
4 KUIDAS AVALDUB
5 DIAGNOOSIMINE ja differentsiaaldiagnostika
6 RAVI ja NAHAHOOLDUS
7 PROTSEDUURID – mida teha, mida mitte?
8 POTENSIAALNE PSÜHHOLOOGILINE EFEKT
9. TOITUMINE ja ELUSTIIL
1.
MIS ON POD ehk perioraalne dermatiit?
Perioraalne ehk suuümbruse (peri – ümber, ümberolev; oraalne – suu) ja dermatiit ehk nahapõletik, nahaärritus (üldine termin). POD on lihtsustatult suuümbruse naha põletik. Haigusele omane lööve võib tekkida ka silmade ümber, sellisel juhul nimetatakse seda periokulaarseks (peri – ümber; okulaarne – silm) dermatiidiks.
POD on healoomuline, tihti krooniline, nahapõletik, mis avaldub suu, nina ja/või silmaümbruses. Nahal võivad esineda pisikesed põletikulised sõlmekesed, punnid ja villid, mis võivad tekitada kihelust ja/või põletustunnet. Nahk on punetav, tundlik ja kuiv/ketendav.
2.
KELLEL ESINEB?
Perioraalne dermatiit esineb üle kogu maailma, kõikide rasside ja etniliste gruppide seas.
Kõige sagedamini haigestuvad noored, 15 – 45. aastased, naised. 90% POD patsientidest on naised. Samuti võib perioraalset dermatiiti esineda lastel (tüüpiliselt vanuses 7 kuud – 13 aastat) ja vanematel inimestel. Mehed haigestuvad harva. Viimastel aastatel on siiski täheldatud haigestumise sagenemist ka meeste seas, seda seostatakse kosmeetika- ja nahahooldustoodete suurema kasutamisega.
3.
MIKS PERIORAALNE DERMATIIT TEKIB?
Täpne põhjus, miks perioraalne dermatiit tekib on teadmata. Kuna suur osa POD patsiente on eelnevalt kasutanud lokaalseid (nahale või limaskestadele kantav) või inhaleeritavaid (nina ja suuspreid) kortikosteroide, siis tuuakse just seda peamise põhjusena välja. Samas võib perioraalne dermatiit ilmneda ka ilma eelneva kortikosteroidide kasutamiseta. Kuna haiguse täpne etiopatoloogia (haiguse tekkepõhjus/-ed) ei ole teada, siis on pakutud välja mitmeid soodustavaid tegureid.
Soodustavad tegurid ja võimalikud haiguspõhjused
Kortikosteroid on sünteetiline ehk kunstlik hormoon. Ta jäljendab kortisooli, mis on keha poolt toodetav hormoon. Kortikosteroidid vähendavad põletikku ja pärsivad immuunreaktsioone – toimivad väga hästi sügeluse, punetuse ning allergiliste reaktsioonide korral.
Kortikosteroidid põhjustavad naha kaitsebarjääri kahjustust ning usutakse, et just seetõttu soodustavad POD teket. Perioraalset dermatiiti võib esile kutsuda toopiline ehk nahale või limaskestadele kantav kortikosteroid või inhaleeritav ehk nina- või suusprei. Viimased uuringud näitavad, et POD võib soodustada ka pidev intiimne kontakt kellegagi, kes kasutab kortikosteroide (nahakontakt).
Kortikosteroidide kasutamise kestvuse ja perioraase dermatiidi tekkimise vaheline seos on inimestel erinev. Mõnel tekib POD juba paar – nädalat pärast kortikosteroidide kasutamist, mõnel paari aasta pärast.
NB! Rebound efekt. Üsna sageli ravitakse POD ekslikult just kortikosteroididega, põletik alaneb ja ravi nagu toimiks, aga peaaegu alati (98%) järgneb sellele nn. rebound efekt: toopiliste kortikosteroidide lõpetamisel lööve ägeneb. Teadmata, et tegu on perioraalse dermatiidiga, tekib sellisel juhul pikaajaline ravimi väärkasutamine ja “sõltuvus”.
Arvestades naiste tugevat ülekaalu haigestumisel, usutakse, et üks POD tekkepõhjus võib olla seoses hormonaalsete kõikumistega ja/või kontratseptiivide (rasestumisvastased vahendid) kasutamisega. Haigus võib ägeneda enne menstruatsiooni. Samuti võib haigus välja lüüa raseduse ajal.
Uuringud näitavad, et psühholoogiline stress muudab naha kaitsebarjääri homöostaasi (normaalset, füsioloogilist sisekeskkonda) ning mõjutab immuunsüsteemi. Pärast stressi kõrvaldamist kiireneb naha sarvkihi paranemine.
Mõned allikad on kahtlustanud erinevaid nahainfektsioone, kui võimalikke POD põhjuseid. Põhjuseks võib olla:
- Seeninfektsioon – tavaliselt Candida albicans ehk pärmseene vohamine.
- Bakteriaalne – fusobakterite poolt põhjustatud infektsioon.
- Nahalest – Demodex lest.
Alates 1950ndatest, kui fluoriidi hakati kasutama hambapastades on täheldatud selle seost perioraalse dermatiidiga. Kõrge fluoriidi sisaldusega hambapastade kasutamine võib põhjustada või ägestada perioraalset dermatiiti.
Äärmuslikud välistingimused – liigne kuumus, tugev tuul või külmakraadid mõjutavad naha seisukorda ning võivad tekitada või ägestada erinevaid nahaprobleeme. Liigse tuule ja külma tõttu tekib tihti naha kuivus ja punetus. Kõrge kuumus ajab rohkem higistama – tekib veekadu, samuti ajab naha punetama. Soe ja niiske keskkond on sa soodne elukeskkond bakteritele.
Nahale jäänud seebijäägid, oklusiivsed ehk veekadu takistavad kreemid – parafiin, vaseliin, silikoon. Jumestuskreemid ja päikesekaitsekreemid, võivad kõik soodustada perioraalse dermatiidi tekkimist. Liigne toode kuhjub karvafollikulis ning tekitab ärritust.
Dermatiiti võivad põhjustada ka erinevad säilitus- ja lõhnaained toodetes.
Perioraalse dermatiidi korral soovitavad osad arstid vältida ka närimiskummi närimist, eriti piparmündi ja kaneeli maitselisi.
On leitud, et atoopiale kalduvus võib soodustada perioraalset dermatiiti.
Liigne naha pesemine ja/või koorimine on otseses seoses naha kaitsebarjääri kahjustusega. Terve inimese nahk annab füüsikalise, keemilise ja immunoloogilise kaitsebarjääri. Surnud naharakud, lipiidid ehk rasvad ja valgud on normaalne osa naha kaitsebarjäärist. Liigsel pesemisel kaotab nahk normaalse rasu ning muutub kuivaks. Samuti kahjustame liigse küürimisega naha mikrobioomi ehk mikroorganismide normaalset kooslust.
Uuringud näitavad, et perioraalne dermatiit avaldub tavaliselt sise- ja välistegurite koosmõjul.
Nt. võib haiguse põhjus olla hormonaalne, aga seda ägestavad väliskeskkonna tegurid nagu tuul või UV -kiirgus. Üha suuremat rolli nähakse naha kaitsebarjääri funktsiooni kahjustuses.
4.
AVALDUMINE

Perioraalne dermatiit avaldub suu, nina ja/või silmaümbruse (periokulaarse) nahalööbena. Harvem võib lööve esineda ka kulmude vahelisel alal ja sarnaluude piirkonnas. Lööbevabaks jääb vaid kitsas ala huulte vahetus ümbruses.
POD-le on omane mitmed 1 – 2mm suurused punetavad paapulid, villikesed ja paapulo – pustulid. Mis haiguse ägenemisel moodustavad kobara.
Mõnikord tekitab selline punetav lööve ka kipitus või põletustunnet, on ka neid, kes ei tunne midagi. POD võib alguse saada vaid paarist üksikust punnikesest või laigust. Just seetõttu on väga tavaline, et haigust aetakse segamini akne, rosaatsea, seborroilise dermatiidi, allergilise kontaktdermatiidi, impetiigo või naha seenhaigusega.
5.
DIAGNOOSIMINE
Dermatoloogid näevad POD palju, see on üks sagedasemaid nahalööbeid. Samuti võivad diagnoosi määrata perearstid. Diagnoos pannakse kliinilise pildi ja eelneva haigusloo (anamneesi) põhjal. Tavaliselt eelneb perioraalsele dermatiidile pindmiste steroidide kasutamine või kokkupuude mõne muu eelpool nimetatud ärritajaga.
Nahabiopsia võtmine ei ole üldjuhul vajalik. Vereproov ei ole perioraalse dermatiidi puhul samuti näidustatud, sest ei ole diagnoosimisel informatiivne. Vaid, siis, kui haigus on kestnud pikka aega ning ei allu ravile, on vajalikud lisatestid, et välistada muu patoloogia.
6.
RAVI ja NAHAHOOLDUS
Kuna perioraalsel dermatiidil on mitmed erinevad diferentsiaaldiagnostikad (haigused, mille sümptomid on sarnased), siis üsna tihti määratakse raviks pindmised kortikosteroidid – mis tegelikult POD löövet ägestab!

Perioraalse dermatiidi esmaravi peaks alati olema NULL – RAVI:
Paari esimese nädala jooksul tuleks lõpetada kõikide pindmiste nahatoodete kasutamine: meik, seebid, toonikud, koorivad tooted ja okluseerivad tooted (veekadu takistavad kreemid) – lõpetada tuleb kõikide potensiaalset nahka kahjustavate toodete kasutamine.
See tähendab, et nahka tuleks pesta puhta veega, teha võib füsioloogilise lahuse või kummelitee kompressi ning kasutada vaid mitte – oklusiivseid kreeme (ainult vajadusel).
Null – ravi järgides paraneb nahk ise paari kuuga. Siiski peab arvestama, et kõik inimesed ei saa või ei soovi vältida kõiki kosmeetika- ja nahahooldustooteid. Samuti pöörduvad POD patsiendid arsti poole, sest soovitakse kiiremat paranemist. Paljud patsiendid ütlevad, et perioraalne dermatiit mõjub negatiivselt nende vaimsele tervisele, tekitades ärevust ning isegi sotsiaalfoobiat.
Toopiline ehk pindmine ravi
Paranemise kiirendamiseks alustatakse kerge kuni mõõduka perioraalse dermatiidi puhul tavaliselt pindmise raviga. Ravimi valib ja määrab dermatoloog, seda võib teha ka perearst, kui diagnoos on selge. Esmavaliku ravimiteks on metronidasool geel ja pimekroliimuskreem.
(Veel toimivad, kuid harvem määratakse nahale erütromütsiin geel, klindamütsiin geel, aselaiinhape või väävlit sisaldav ravim.)
Pindmise ravi efektiivsust hinnatakse ühe kuu möödudes, ravikreemi kasutamisel kaks korda päevas.
Kui pindmine ravi ei ole andnud oodatud tulemust või põletik on laiaulatuslik, võiks eelistada suukaudset ravi.
Süsteemne ehk suukaudne ravi
Süsteemse ravi esmavalikupreparaat on doksütsükliin – antibiootikum. Ravikuuri määrab arst, tavaliselt kestab see 6 – 12 nädalat, madalas doosis. Tihti soovitatakse samaaegselt jätkata ka pindmiste ravimitega.
Kui ka süsteemne antibiootikumravi ei toimi, siis kasutatakse väikeses doosis isotretinoiini ehk Roaccutane.
Perioraalsele dermatiidile ei ole universaalset ravi, mis sobib kõikidele patsientidele. Ravi tuleks määrata vastavalt POD raskusele, arvestades patsiendi nahatüüpi, iseärasusi, elustiili ning eelnevat haiguslugu.
7.
PROTSEDUURID
Üldiselt tuleks aktiivse perioraalse põletiku ajal erinevaid nahahooldusi ning esteetilisi protseduure vältida ning järgida null – ravi skeemi. Mõned väiksed uuringud on, aga näidanud, et POD võib leevendada:
FOTODÜNAAMILINE RAVI – valgusravi, kus kasutatakse kindla lainepikkusega valgust, mis kombineeritakse aminolevuliinhappega.
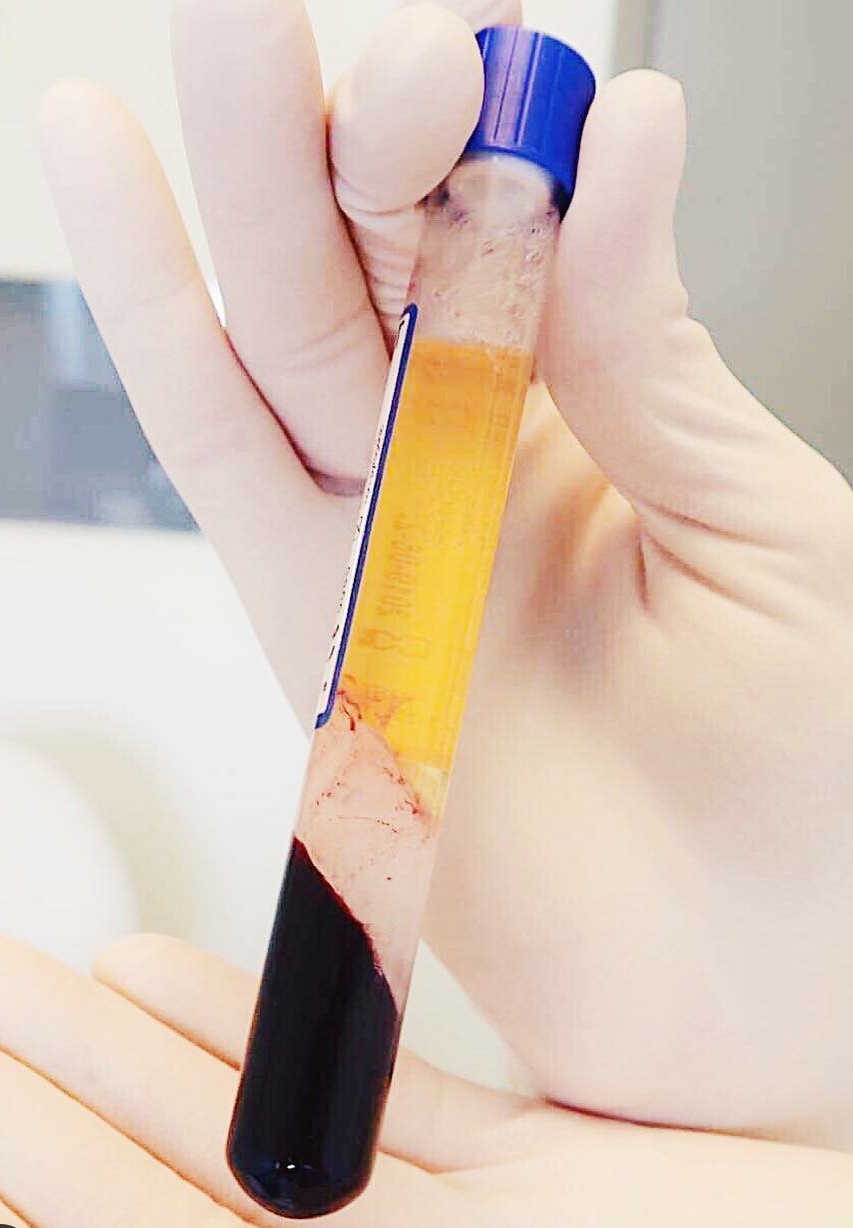
PRP PLASMAHOOLDUS – PRP hoolduse käigus võetakse patsiendilt veri ning asetatakse see tsentrifuugi, mille toimel eraldub vereplasma ning seejärel süstitakse plasma patsiendi nahka või kantakse naha peale. Plasma sisaldab rikkalikult kasvufaktoreid, proteiine ja lipiide. Hiljutised uuringud on näidanud, et pindmine teraapia füsioloogiliste lipiididega aitab taastada naha kaitsebarjääri. Eriti tõhus on lipiididega teraapia stressist tuleneva naha kaitsebarjääri kahjustuse korral.
8.
POTENSIAALNE PSÜHHOLOOGILINE EFEKT

Erinevate nahaprobleemide ja -kahjustustega inimesed kogevad suurema tõenäosusuega psühholoogilisi probleeme. Paljud uuringud näitavad madalamat elukvaliteeti ja psühhosotsiaalset funktsioneerimist inimestel kellel on nähtavad nahamured, võrreldes nendega kellel nähtavaid nahahaigusi ei ole.
Psühholoogilised probleemid on vaid vähesel määral seotud haiguse raskusastmega.
Seega võib keegi kellel on leebemad süptomid, kannatada suurema stressi all, kui inimene kellel on raskemad süptomid.
Paljud perioraalse dermatiidi patsiendid ütlevad, et haigus mõjub negatiivselt nende vaimsele tervisele. Emotsionaalne stress hirmust ja ärevusest võib, aga POD veel rohkem ägestada.
Seetõttu on äärmiselt tähtis luua usaldusväärne suhe arsti ja/või õega, mõista haiguse olemust ning süptomeid ning keskenduda enda vaimse tervise hoidmisele. Vajadusel tuleks otsida psühholoogilist abi.
9.
TOITUMINE ja ELUSTIIL
Perioraalse dermatiidi ja toitumise seost ei ole palju uuritud, kuid nii nagu potensiaalsete ärritajatega, siis ka toitumise juures tuuakse välja arvatavad seosed. Teaduslikust vaatenurgast võivad POD ja toitumise seosed olla pooljuhuslikud, siiski näitab praktika, et patsiendid tajuvad toitumise mõju põletikule.
Positiivset mõju perioraalse dermatiidi ravis on näidanud madala süsivesikute ja gluteeni – vaba dieet (isegi, kui inimesel ei esine gluteeni talumatust).
Osad koolkonnad peavad perioraalset dermatiiti rosaatsea alavormiks ning sellest tulenevalt soovitatakse järgida rosaatsea toitumis ja elustiili nõuandeid:
- Vähendada alkoholi tarbimist, eriti punane vein.
- Mitte suitsetada ega kasutada tubakat muul moel
- Tarbida vähem kuumi jooke
- Vältida väga teravaid toite, soola, suhkrut ja tsitruselisi
- Tarbida vähem šokolaadi
- Tarbida vähem kofeiini
Toidulisandid
Esmatähtis on toitumise tasakaalustamine ning mitmekesistamine. Pikaajaline toidulisandite tarbimine ei ole sel juhul näidustatud. Küll, aga võib läbida kuurid. Kindlasti tuleb teavitada enda raviarsti toidulisandite võtmisest, sest need võivad mõjutada ravimite toimet. Soovitused:
- 500 – 1000mg C -vitamiini päevas – üks tugevamaid antioksüdante.
- 8 – 30mg tsinki päevas – keskne mineraalaine kehas, mille puudust on seostatud perioraalse dermatiidiga.
- Vitamiinid A, D ja E on samuti immuunsust ja nahka toetavad ning neid soovitatakse POD ajal.
- Omega 3 ja 6 rasvhapped – “vundament” rakkude seintele, niisutavad nahka ja toetavad naha kaitsebarjääri.
- Samuti nimetatakse osades allikates biotiini ja beetakaroteeni positiivset mõju POD-le.
On olemas ka spetsiaalsed kompleksvitamiinid nahale (nn. iluvitamiinid):
Perioraalne dermatiit on mitmekülgne nahahaigus ning siiani ei olda 100% kindel, miks haigus tekib. Seetõttu on ka ravi ning soovitused koolkonniti erinevad. Perioraalse dermatiidi põdemine ning seoste leidmine võib olla tõsiselt muserdav. Loodan, et antud kokkuvõte aitas natukenegi paremini haigust mõista. Minu kogemusest perioraalse dermatiidiga saad lugeda siit: POD: Minu lugu.
Aitäh lugemast!
L.R
Allikad:
1 Perioral Dermatitis: Still a Therapeutic Challenge, 2015, Z.B. Mokos jt.
2 The Role of the Skin Barrier in Periorificial Dermatitis, 2019, A. Balic jt.
3 Perioraalse dermatiidi esmaravi on nullravi, 2017, dr. Kadi Ristal
4. Perioraalne dermatiit (suuümbruse naha põletik), dr. Marge Tampere
5. Perioral Dermatitis, 2019, L. Tolaymat & M.R. Hall
6. Perioral Dermatitis, 2007, S. Ljubojevic jt.
7. A Patient- Oriented Approach to Acne, Rosacea, Perioral Dermatitis, and Isotretinoin with Working Patient Informational/Instructional Sheets and a Review of Pathophysiology and Mechanisms of Therapeutic Agents, 2008, C. G. Burkhart.
8. Rosaatsea ja perioraalne dermatiit, 2007, Kristi Abram jt.
9. Clinical Dermatology, 5th edition, T. P. Habif.
10. The Potential Psychological Impact of Skin Conditions, 2017, A. Tuckman.
11. Platelet Rich Plasma: a short overview of certain bioactive components, 2016, V. Pavlovic.
12. Perioral dermatitis and diet, 2014, L. Talakoub.
13. Diet and Dermatitis: Food triggers, 2014, R. Katta & M. Schlichte.
14. The Lipid Portion of Activated Platelet-Rich Plasma Significantly Contributes to Its Wound Healing Properties, 2015, L. A. Hoeferlin jt.